AGES-Radar für Infektionskrankheiten - 12.03.2026
Zusammenfassung
Nach einer deutlichen Abnahme der Influenza-Aktivität ist die Grippe-Welle in Österreich zu Ende, es werden nur noch sporadisch Fälle nachgewiesen. Die RSV-Nachweise bleiben erhöht, SARS-CoV-2 zirkuliert auf niedrigem Niveau.
Am 09.03. wurde auf der AGES-Homepage ein Update zu Cereulid in Säuglingsnahrung veröffentlicht. In Österreich wurden im epidemiologischen Meldesystem mit Stand 04.03.2026 13 Erkrankungsfälle bei Säuglingen durch Cereulid gemeldet.
Nach England meldete nun auch Indien einen rekombinanten Mpox-Virus-Fall aus Klade Ib und IIb. In Österreich werden seit Februar erstmals Mpox-Fälle der Klade Ib registriert.
Seit Ende 2025 kommt es in Österreich und weiteren EU-Mitgliedstaaten vermehrt zu Fällen von Chikungunya-Virus-Erkrankungen bei Reiserückkehrer:innen von den Seychellen.
Was können sich Hasen, Zecken und Menschen teilen? Im Thema des Monats gehen wir dem Bakterium Francisella tularensis und der von ihm verursachten Erkrankung Tularämie auf den Grund.
In den Meldungen: Chile gilt als zweites Land weltweit offiziell als leprafrei. Dänemark hat als erstes Land der EU die vertikale Transmission von HIV und Syphilis eliminiert. Die Jahresberichte der Nationalen Referenzzentralen für Pneumokokken und Legionella-Infektionen, sowie der Mosquito-Alert-Jahresbericht wurden veröffentlicht. Deutschland meldete einen Tollwut-Fall bei einem importierten Hund mit Kontakthund in Österreich, Maßnahmen wurden eingeleitet.
Situation in Österreich
Influenza
Die Grippe-Welle ist in Österreich zu Ende. Nachdem die Influenza-Nachweise im Sentinel-System über die letzten Wochen kontinuierlich abnahmen, fiel die Positivitätsrate in Kalenderwoche (KW) 8 unter den epidemiologischen Schwellenwert von 10 %. Anfang März wurden nur noch vereinzelte Fälle nachgewiesen. Im AGES-Abwassermonitoring zeigt sich inzwischen kein Nachweis von Influenzaviren mehr.
Die Influenzanachweise entfielen fast ausschließlich auf Influenza A, Subtyp A(H3N2) und A(H1N1). Influenza B wurde nur in 1 % aller Proben nachgewiesen. Die Krankenhausaufnahmen mit Influenza nehmen seit Anfang des Jahres ab: Anfang Jänner wurden 863 Aufnahmen pro Woche auf Normalstationen verzeichnet, Ende Februar waren es nur noch 49. Da laufend mit Korrekturen und Nachmeldungen zu rechnen ist, kann sich der Datenbestand noch verändern.
In den meisten Ländern der Europäischen Union bzw. dem europäischen Wirtschaftsraum (EU/EWR) nimmt die Influenzazirkulation ab, genauso wie die Krankenhausaufnahmen. Personen über 65 Jahre machen dabei die Mehrheit der Aufnahmen aus. A(H3) bleibt der dominante Subtyp, gefolgt von A(H1)pdm09.
Die beste Präventionsmaßnahme gegen eine schwere Grippe-Erkrankung stellt die jährliche Grippe-Impfung dar. In Österreich ist die Impfung gegen Influenza (echte Grippe) ab dem vollendeten 6. Lebensmonat empfohlen und steht im öffentlichen Impfprogramm gratis für alle Altersgruppen zur Verfügung. Die Impfung ist besonders wichtig für Personen mit gesundheitlichen Risiken für einen schweren Krankheitsverlauf und ihre Kontaktpersonen/Haushaltskontakte, sowie für Personen, die aufgrund von Lebensumständen (u.a. Schwangere) oder Beruf ein erhöhtes Infektionsrisiko haben. Speziell für Kinder steht ein nasaler Impfstoff zur Verfügung. Idealerweise wird die Influenza-Impfung Mitte Oktober bzw. im November vor Beginn der Grippewelle verabreicht. Details finden Sie unter www.impfen.gv.at/influenza und im aktuellen Impfplan Österreich 2025/2026.
In der Folge 003 - Influenza & Co: Wie surfe ich sicher durch die Grippe-Welle? des AGES Podcast „Mut zum Risiko“ erklärt die Infektionsepidemiologin Fiona Költringer, was es mit der Grippe auf sich hat und wie man sich am besten davor schützen kann.
RSV
In den letzten Wochen lagen die Nachweise des respiratorischen Synzytial-Virus (RSV) im Sentinel-Überwachungssystem auf hohem Niveau. Seit Ende Jänner liegt die Rate der positiv auf RSV getesteten Proben über 10 % und hat stetig zugenommen. Ende Februar erreichte sie knapp 30 %.
Krankenhausaufnahmen mit RSV-Infektionen sind bis Mitte Februar stark angestiegen, mit 321 Aufnahmen auf Normalstationen in KW7 mehr als doppelt so viele wie drei Wochen davor. Seitdem scheinen sie wieder abzunehmen. Im Abwasser ist der Anteil von Proben mit nachweisbaren Ergebnissen bis Ende Februar angestiegen. Mittlerweile ist eine Abnahme der Nachweise zu verzeichnen.
Im Rest der EU bzw. dem EWR ist die RSV-Zirkulation hoch, beginnt allerdings langsam abzunehmen. Die Krankenhausaufnahmen scheinen ihren Höhepunkt insgesamt überschritten zu haben, nur nicht bei Kindern unter fünf Jahren, die weiterhin die meisten Aufnahmen ausmachen.
Kinder unter fünf Jahren und Personen über 65 Jahren weisen ein besonders hohes Risiko auf, schwer an einer RSV-Infektion zu erkranken. Daher wird die Impfung ab dem vollendeten 60. Lebensjahr empfohlen.
Derzeit gibt es keinen zugelassenen RSV-Impfstoff im Sinne einer aktiven Immunisierung für Kinder. Es gibt jedoch monoklonale Antikörper zur passiven Immunisierung: Beyfortus (Nirsevimab) ist zur Prävention von RSV-Erkrankungen der unteren Atemwege bei Neugeborenen, Säuglingen und Kleinkindern während ihrer ersten RSV-Saison sowie bei Kindern im Alter von bis zu 24 Monaten, die während ihrer zweiten RSV-Saison weiterhin anfällig für eine schwere RSV-Erkrankung sind, zugelassen und empfohlen. Es steht im kostenfreien Kinderimpfprogramm von Bund, Ländern und Sozialversicherung zur Verfügung. Zur passiven Immunisierung von Kindern ist auch eine Impfung für Schwangere zugelassen. Die RSV-Impfung ist für Erwachsene ab dem vollendeten 60. Lebensjahr sowie Personen ab dem vollendeten 18. Lebensjahr mit erhöhtem Risiko zum Schutz der geimpften Person gegen RSV-Infektionen/Erkrankungen empfohlen.
Weitere Informationen zu den Impfungen stehen unter RSV (Respiratorisches Synzytial-Virus) | Impfen schützt einfach. und im aktuellen Impfplan 2025/2026 zur Verfügung.
Im Sentinel-System ist der Anteil an positiv auf SARS-CoV-2 getesteten Proben Anfang März mit ca. 4 % gering. Die Positivitätsrate befindet sich seit Anfang Jänner auf diesem niedrigen Niveau. Die Viruslast im Abwasser bleibt konstant niedrig.
Die Anzahl an Krankenhausaufnahmen aufgrund von durch COVID-19 verursachten schweren akuten respiratorischen Infektionen nimmt seit Anfang des Jahres kontinuierlich ab. In KW8 wurden 61 Aufnahmen auf Normalstationen verzeichnet – Ende Dezember waren es 334.
In der EU bzw. dem EWR zirkuliert SARS CoV-2 in allen Altersgruppen auf niedrigem Niveau, Hospitalisierungen werden nur wenige gemeldet.
Die COVID-19-Impfung steht in Österreich kostenfrei zur Verfügung und wird allen ab dem vollendeten 12. Lebensjahr empfohlen, die das Risiko eines möglichen schweren Krankheitsverlaufs reduzieren möchten. Mehr Informationen zur Impfung und den Indikationen finden Sie im Impfplan Österreich 2025/2026 oder auf COVID-19 | Impfen schützt einfach.
Am 12.03.2026 wurde ein Update zu Cereulid in Säuglingsnahrung auf der AGES-Homepage veröffentlicht. In Österreich wurden bisher 14 Erkrankungsfälle bei Säuglingen gemeldet, drei davon gelten als bestätigt. Alle Kinder sind inzwischen wieder genesen (Stand 12.03.2026).
Neben Österreich haben auch Belgien, Dänemark, Frankreich, Luxemburg, Spanien und das Vereinigte Königreich Fälle von gastrointestinalen Symptomen bei Säuglingen nach dem Verzehr von Säuglingsanfangsnahrung gemeldet, die derzeit untersucht werden (ECDC, Stand: 13.02.2026). Das Europäische Zentrum für die Prävention und Kontrolle von Krankheiten (ECDC) und die Europäische Behörde für Lebensmittelsicherheit (EFSA) haben am 19.02.2026 eine Ausbruchseinschätzung veröffentlicht: Aufgrund der großflächigen Rückrufaktionen wird die derzeitige Wahrscheinlichkeit einer Exposition gegenüber kontaminierter Säuglingsanfangsnahrung als gering eingeschätzt. Die Rückrufe dauern noch an und die Untersuchungen auf nationaler Ebene werden fortgesetzt.
Die AGES untersuchte 160 Proben verschiedener Hersteller, in 27 Proben wurde Cereulid nachgewiesen (Stand: 09.03.2026). Die meisten Werte liegen deutlich unter dem von der EFSA ermittelten Referenzwert. Alle betroffenen Produkte wurden bereits zurückgerufen. Österreich war aufgrund der in der AGES seit vielen Jahren etablierten Analysemethode das erste Land in der EU, in dem mit Cereulid kontaminierte Proben entdeckt wurden. Im Update auf der AGES-Homepage finden Sie aktuelle Zahlen, Infos zur Falldefinition und zur Cereulid Analytik.
Alle Rückrufe von Säuglingsnahrung finden Sie unter: Säuglingsnahrung: Alle Rückrufe im Überblick - AGES
Internationale Ausbrüche
Nachdem England im Dezember ein neues rekombinantes Mpox-Virus (MPXV) bei einer Person identifiziert hatte, meldete Indien im Jänner ebenfalls einen Mpox-Fall mit einem rekombinanten MPXV aus Klade Ib und IIb. Eine Analyse der Virusgenome zeigt, dass die beiden Personen im Abstand von mehreren Wochen an demselben rekombinanten Virusstamm erkrankten. Dies deutet darauf hin, dass es möglicherweise weitere, unbekannte Fälle gibt. Beide Fälle weisen eine Reisehistorie auf, wenngleich zu unterschiedlichen Orten. Der englische Fall war im Oktober 2025 in Südost-Asien auf Reise, der indische Fall entwickelte im September 2025 Symptome, nachdem er auf der Arabischen Halbinsel war.
Das Contact Tracing ist abgeschlossen: Bislang wurden keine Sekundärübertragungen aus diesen Fällen oder weiteren Fälle dieses rekombinanten Stammes in anderen Teilen der Welt dokumentiert. Es gibt auch keine Hinweise darauf, dass dieser rekombinante Stamm übertragbarer ist oder schwerere Erkrankungen verursacht. Beide Fälle wiesen ein ähnliches klinisches Erscheinungsbild auf, wie bei anderen bereits bekannten Kladen beobachtet. Bei keinem der Patienten kam es zu einer schwerwiegenden Erkrankung.
Rekombination ist ein bekannter natürlicher Prozess, der auftreten kann, wenn zwei verwandte Viren, die denselben Menschen infizieren, genetisches Material austauschen und so ein neues Virus entsteht.
Seit dem 23. Mai 2022 wurden in Österreich insgesamt 393 Mpox‑Fälle registriert. Im Jahr 2026 wurden bisher sechs Mpox‑Fälle gemeldet, darunter im Februar und März erstmals fünf Fälle der Klade Ib. (Stand: 09.03.2026) Seit Beginn des Ausbruchs im Jahr 2022 waren in Österreich zuvor ausschließlich Fälle der Klade II nachgewiesen worden.
Mpox wird hauptsächlich durch enge (sexuelle) Kontakte, vor allem bei direktem Kontakt mit Hautläsionen (Bläschen, Krusten usw.) übertragen. Die zur Verfügung stehende Mpox-Impfung wird ausschließlich Risikopersonen empfohlen, etwa Personen mit individuellem Risikoverhalten (Personen mit häufig wechselnden sexuellen Kontakten). Zur Vermeidung einer Erkrankung nach dem Kontakt mit einer an Mpox erkrankten Person steht die postexpositionelle Impfung zur Verfügung und wird altersunabhängig empfohlen. Der Impfstoff ist in Österreich nicht am freien Markt verfügbar und wird nur an ausgewählten Impfstellen der Bundesländer gratis angeboten.
Communicable disease threats report, 14 - 20 February 2026, week 8
Mpox: recombinant virus with genomic elements of clades Ib and IIb – Global situation
Mpox | Impfen schützt einfach.
Seit November 2025 melden einige europäische Länder vermehrt Chikungunya-Virus-Erkrankungen bei Reisenden, die von den Seychellen zurückgekehrt sind. Die Meldungen stellen einen deutlichen Anstieg dar und deuten auf eine anhaltende Übertragung auf hohem Niveau in diesem Land hin. Vor 2025 wurden in der EU bzw. dem EWR keine Chikungunya Fälle in Zusammenhang mit den Seychellen gemeldet.
Das Auftreten der Chikungunya-Virus-Erkrankung auf den Seychellen deckt sich mit einer regionalen Ausbreitung auf mehreren Inseln im Indischen Ozean. Derzeit ist in diesem Gebiet eine erhöhte Aktivität des Chikungunya-Virus zu verzeichnen: Es werden Fälle aus Mauritius, den Komoren, La Réunion und Mayotte gemeldet. Nach Angaben der lokalen Gesundheitsbehörden ist das Chikungunya-Virus derzeit auf den Seychellen stärker verbreitet als andere durch Vektoren übertragene Viren. Infektionen mit Dengue- und Zika-Viren kommen ebenfalls vor, allerdings derzeit auf niedrigerem Niveau.
Auch die in Österreich gemeldeten Fälle spiegeln diese Situation wider. So haben sich in diesem Jahr alle 22 der bis Ende Februar registrierten 24 Fälle, bei denen der Infektionsort bisher ermittelt werden konnte, auf den Seychellen mit dem Chikungunya-Virus infiziert (EMS-Datenstand: 11.03.2026). Im gesamten Vorjahr waren insgesamt nur 26 wahrscheinliche und bestätigte Fälle von Chikungunya-Virus-Erkrankungen in Österreich registriert worden. Als Infektionsorte wurden dabei Kuba (sieben Fälle), die Seychellen (fünf Fälle), Mauritius, Bangladesch (je drei Fälle), Sri Lanka, La Réunion, Indien (je zwei Fälle), sowie Indonesien und die Philippinen (je ein Fall) angegeben.
Das ECDC stuft das Risiko einer Chikungunya-Virus-Infektion für Reisende aus Europa auf die Seychellen als hoch ein und empfiehlt verstärkte Schutzmaßnahmen vor Mückenstichen während des Aufenthalts. Dazu zählen die Verwendung von Mückenrepellents, das Schlafen unter Moskitonetzen oder in Räumen mit Klimaanlage und Mückenschutzgittern, sowie das Tragen von heller, möglichst den ganzen Körper bedeckender Kleidung. Auch eine Impfung kann in Erwägung gezogen werden, abhängig von länderspezifischen Empfehlungen.
Gegen Chikungunya sind von der Europäischen Kommission die Impfstoffe Ixchiq und Vimkunya ab dem vollendeten 12. Lebensjahr zugelassen und werden laut Impfplan Österreich in Endemiegebiete Reisenden, Personen mit epidemiologischem Risiko und exponiertem Laborpersonal empfohlen. Details dazu im Impfplan Österreich 2025/2026.
Mehr Informationen zu Stechmücken finden Sie unter Infos zu Gelsen & Krankheiten - AGES
Thema des Monats
Es ist wieder so weit: Wir verzeichnen die ersten wärmeren Tage, der Frühling steht vor der Tür und so auch die ein oder andere Zecke. Obwohl Zecken mittlerweile ganzjährig in Österreich aktiv sein können, nimmt ihre Aktivität ab März zu.
Das Vektoren-Monitoring nimmt in der AGES eine wichtige Rolle ein und wird Schritt für Schritt ausgebaut. Im Rahmen von EU-Projekten wie RAISE - Reinforcing Austrian Integrated Surveillance and Epidemiology - und United for Surveillance (U4S) werden die Zecken auf verschiedene Erreger getestet, darunter auch auf Francisella tularensis, dem Erreger der Hasenpest (Tularämie).
Wissenswertes über den Erreger und die Erkrankung
Die meldepflichtige Infektionskrankheit Tularämie wird durch das Bakterium Francisella tularensis verursacht. Francisella tularensis kommt in einer Vielzahl von Tieren (Hasen, Zecken, Stechmücken etc.), beim Menschen und frei in der Umwelt vor.
Das Bakterium zeichnet sich unter anderem dadurch aus, dass
- es sehr widerstandsfähig ist: es kann Wochen bis Monate in der Umwelt überleben und so beim Menschen durch Kontakt mit kontaminiertem Wasser oder Boden zu einer Infektion führen
- es hoch infektiös ist: schon geringe Konzentrationen des Bakteriums reichen aus, um eine Infektion beim Menschen auszulösen
- es nicht nur über Tiere und Vektoren übertragen wird, sondern auch über die Luft (Bakterium an Luftpartikel) eingeatmet werden kann, womit es ein hohes bioterroristisches Potenzial aufweist
Alles sehr gute Gründe, um sich damit näher auseinanderzusetzen.
Francisella tularensis weist mehrere Subtypen auf, die eine unterschiedliche globale Verbreitung haben. Es ist vor allem in der nördlichen Hemisphäre verbreitet und kommt normalerweise nicht in den Tropen oder der südlichen Hemisphäre vor. Derzeit sind vier Unterarten (Subspezies) bekannt:
- Francisella tularensis subsp. tularensis (Typ A), die virulenteste und nur in Nordamerika auftretende Unterart, die vor allem bei Hasentieren vorkommt und hauptsächlich durch Zecken oder Stechfliegen oder durch direkten Kontakt mit infizierten Tieren auf Menschen übertragen wird
- Francisella tularensis subsp. holarctica (Typ B), die am weitesten verbreitete Unterart. Sie kommt hauptsächlich bei aquatischen Nagetieren (Biber, Bisamratten) und Wühlmäusen in Nordamerika sowie bei Hasentieren (Hasen) und Nagetieren in Eurasien vor und zeigt beim Menschen eine weniger schwere Symptomatik als Typ A; in Österreich ist ausschließlich dieser Typ B verbreitet
- Francisella tularensis subsp. mediasiatica, primär in Zentralasien vorkommend
- Francisella tularensis subsp. novicida, die am wenigsten virulente Unterart
F. tularensis tritt in unseren Breiten hauptsächlich bei Hasen- und Nagetieren auf. Der Erreger wurde darüber hinaus aber auch bei einer Vielzahl anderer Säugetiere gefunden, sowie bei Vögeln, Fischen, Amphibien, Arthropoden und Protozoen. Blutsaugende Arthropoden, wie Stechmücken und Zecken, spielen sowohl bei der Erhaltung von F. tularensis in der Natur als auch bei der Übertragung der durch F. tularensis ausgelösten Krankheit eine wichtige Rolle. Tularämie ist eine Zoonose, also eine Erkrankung, die von Tieren auf den Menschen übertragen werden kann. Stechmücken und Zecken übernehmen dabei nicht nur die Funktion eines natürlichen Reservoirs für die Bakterien, sondern auch die des Transportvehikels (Vektor).
Die häufigsten Transmissionswege von F. tularensis auf den Menschen sind:
- Direkter Kontakt mit infizierten Tieren, insbesondere mit Hasen. Dabei kann es zu einem Haut- oder Schleimhautkontakt mit infektiösem Tiermaterial zur Ansteckung kommen. Auch das Einatmen von infektiösem Staub – etwa aus Erde, Stroh, Heu oder von Tierfellen (z. B. beim Abhäuten von Feldhasen) – ist möglich
- Stiche oder Bisse von Arthropoden, vor allem Zecken oder Stechmücken
- Kontakt mit kontaminiertem Wasser oder Boden
Eine Übertragung von Mensch zu Mensch wurde bislang nicht beschrieben.
In Europa verursacht ausschließlich der Subtyp Francisella tularensis subsp. holarctica (Typ B) die Erkrankung Tularämie. Bisher wurden zwei Lebenszyklen des Typ B beschrieben. Im terrestrischen Zyklus wird der Erreger vor allem über Hasen, kleine Nagetiere und Zecken verbreitet. Menschen infizieren sich meist durch Kontakt mit infizierten Tieren, deren Fleisch oder durch Zeckenstiche. Die Fälle treten eher sporadisch oder in kleinen Ausbrüchen während der Jagdsaison auf und führen zu fieberhaften Krankheitsbildern, die häufig mit Hautläsionen (ulzeroglanduläre Form) oder Lymphknotenschwellungen (glanduläre Form) einhergehen. Im aquatischen Zyklus dagegen zirkuliert der Erreger in Wasserökosystemen und semiaquatischen Nagetieren (z. B. Biber). Übertragungen auf den Menschen erfolgen vor allem über kontaminiertes Trinkwasser oder Mückenstiche. Dadurch kommt es oft zu größeren sommerlichen Ausbrüchen, typischerweise mit Erkrankungen des Mund- und Rachenraumes (oropharyngeale Form) oder – bei Mücken – ebenfalls ulzeroglandulären Formen (Maurin & Gyuranecz, 2016).
Schwere Verlaufsformen mit Lungenbeteiligung (pulmonale Form) können in Europa in beiden Zyklen, z. B. nach Einatmen von erregerhaltigem Staub oder Wassertröpfchen, auftreten. In Tabelle 1 werden die beiden Lebenszyklen gegenübergestellt:
| Merkmale | Terrestrischer Zyklus | Aquatischer Zyklus |
| Hauptreservoire | Hasen, Nagetiere, Zecken | Wasser, semiaquatische Nagetiere, Mücken |
| Häufige Übertragung | Zeckenstich, Tierkontakt | Kontaminiertes Wasser, Mücken |
| Typische Fälle | Sporadisch, kleine Cluster | Große Ausbrüche |
| Klinische Formen | Ulzeroglandulär, glandulär | Oropharyngeal, (bei Mücken: ulzeroglandulär |
| Typische Regionen | Zentrale & westliche EU | Skandinavien, Balkan, Türkei |
Beim Menschen beträgt die Inkubationszeit in der Regel etwa 3 bis 5 Tage, sie kann aber bis zu 14 Tage dauern. Tularämie weist sehr unterschiedliche Krankheitsbilder auf. Häufige Symptome sind Fieber, Kopf- und Gliederschmerzen und schmerzhafte Schwellungen der regionalen Lymphknoten. Nach einigen Tagen kann es zudem an der Eintrittsstelle des Erregers zur Ausbildung von lokal begrenzten Geschwüren kommen. Je nach Art und Übertragungsweg der Infektion kann es zu unterschiedlichen Krankheitsverläufen mit zusätzlichen Symptomen wie z.B. Rachenentzündung, Erbrechen, Durchfällen, Lungenentzündung oder abdominellen Schmerzen kommen.
Eine rechtzeitige Antibiotikatherapie zeigt einen guten Behandlungserfolg, eine Impfung existiert aktuell nicht.
Vor allem Personengruppen, die sich viel in der freien Natur aufhalten, also die ländliche Bevölkerung, Jäger:innen, Waldarbeiter:innen, etc., weisen ein erhöhtes Risiko auf, mit F. tularensis in Kontakt zu kommen. Da es keine Impfung gibt, werden folgende Maßnahmen empfohlen:
- Insektenschutzmittel verwenden
- Beim Umgang mit kranken oder toten Tieren Handschuhe tragen. Gerade getötete kranke bzw. verendet aufgefundene Feldhasen dürfen nicht abgehäutet werden, sondern sollten nur mit Handschuhen berührt und sofort sicher verpackt werden
- Das Mähen über tote Tiere vermeiden
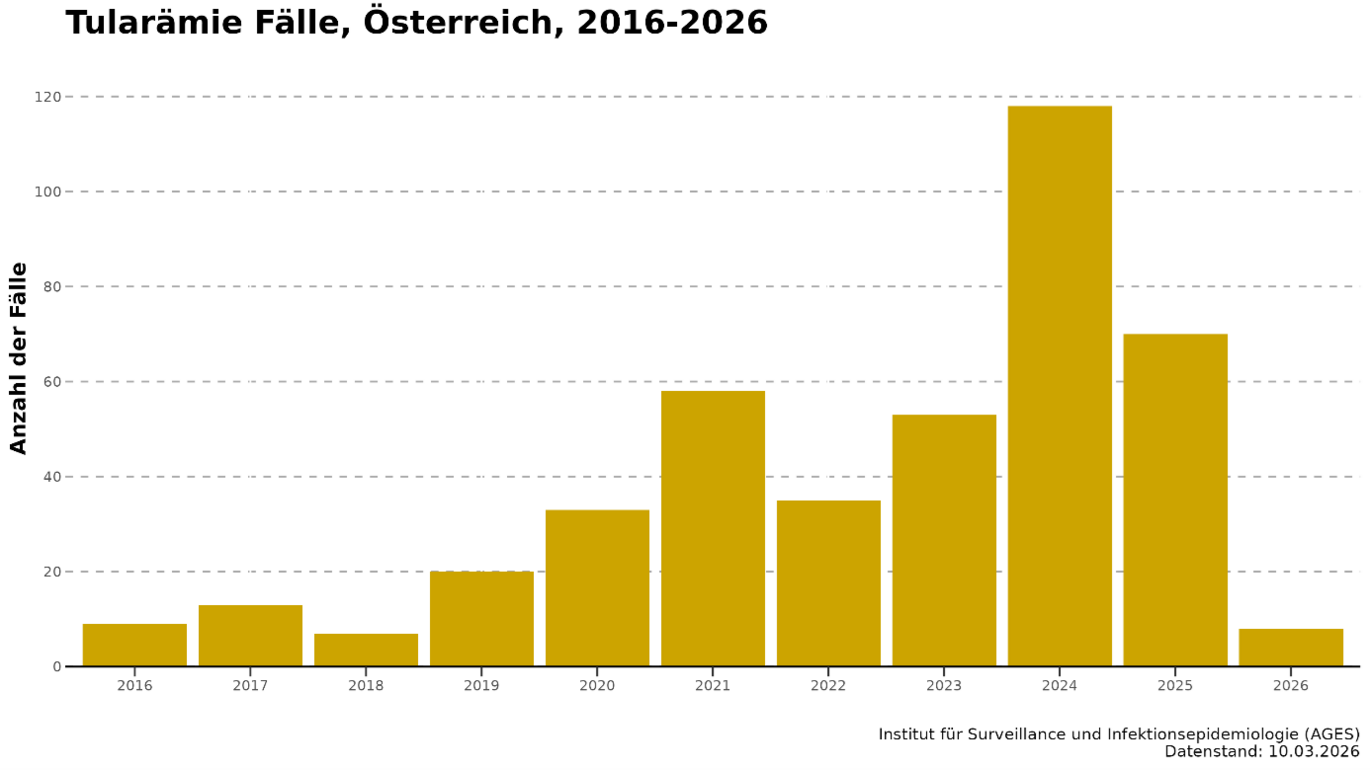
Innerhalb der letzten Jahre konnte in Österreich ein deutlicher Anstieg der gemeldeten Fälle von Tularämie verzeichnet werden (sh. Abbildung 1). Auch weitere europäische Länder berichten über steigende Fallzahlen. Eine konkrete Ursache für den Anstieg der Erkrankung konnte bisher nicht eindeutig identifiziert werden. Diskutiert werden unter anderem eine erhöhte Fallfindungsrate aufgrund sensitiver werdender Diagnostik, Auswirkungen der Klimakrise auf die natürlichen Reservoire, Vektoren und Wirtstiere von F. tularensis, sowie Änderungen im persönlichen Verhalten (z. B. vermehrt Freizeitaktivitäten in der Natur), die mit einem erhöhten Expositionsrisiko einhergehen.
Die Untersuchung von Feldhasen auf Tularämie hat in Österreich eine lange Tradition, bereits 1937 wurden im mittleren und südlichen Burgenland sowie der angrenzenden Steiermark Fälle nachgewiesen. Dies kennzeichnete den Beginn von sporadischen Untersuchungen, dem später diverse Projekte folgten. Seit 2010 werden regelmäßig Feldhasen bei Verdacht zur Untersuchung auf Tularämie eingesandt und mittlerweile positive Fälle auch auf der AGES-Website abgebildet. Humane Erkrankungsfälle werden im Epidemiologischen Meldesystem (EMS) erfasst. Viele humane Fälle in Österreich lassen sich auf Kontakt mit Wildtieren zurückführen. Jedoch zeigt eine Studie, die im Jahr 2022 u. a. von AGES-Kolleg:innen durchgeführt wurde, dass Zecken als Überträger der Krankheit bisher unterschätzt wurden. Sie beschreibt drei Fälle von Blutstrominfektionen mit F. tularensis in Österreich, die nach Zecken- oder Insektenstichen auftraten (Heger et al., 2023). Tatsächlich weiß man noch nicht allzu viel über die Verbreitung von F. tularensis in Zecken in Österreich. Um einen besseren Überblick über die Situation zu bekommen, wurden daher im Rahmen des EU-geförderten Projekt United for Surveillance (U4S) von 2023 bis 2025 Patient:innen mit diagnostizierter Tularämie zu Insekten- bzw. Zeckenbissen befragt. Aus den zurückgesendeten 40 Fragebögen lässt sich schließen, dass 18 eine Historie von Zeckenstichen aufwiesen. Außerdem wurden im Rahmen des Projektes Vektoren an 5 Standorten in Oberösterreich und 3 in Niederösterreich gesammelt und auf F. turalensis untersucht. Die Feldarbeiten fanden an jenen Orten statt, an denen sich die Patient:innen am wahrscheinlichsten mit F. turalensis infiziert haben, dabei konnte F. turalensis in einer Zecke nachgewiesen werden.
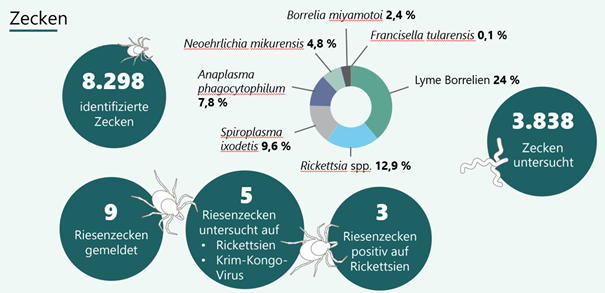
Auch im Projekt RAISE werden seit Anfang 2025 die von Citizen Scientists eingeschickten Zecken auf diesen Erreger getestet. Abbildung 2 beschreibt unter anderem den Anteil der gefundenen Erreger in den untersuchten Zecken. Von den 8.298 eingesendeten Zecken wurden 46 % auf eine Reihe von Pathogenen untersucht. Darunter auch F. tularensis, welche in 0,1 % gefunden wurde. Unsere Ergebnisse stehen damit im Einklang mit vergleichbaren internationalen Untersuchungen.
Alle aktuellen Ergebnisse finden Sie hier: Zecken Informationen - AGES.
Zecken entdecken zu Forschungszwecken
Auch dieses Jahr in der frischen Zeckensaison geht das Citizen Science Projekt weiter und wir freuen uns weiterhin auf Zusendungen von Zecken aus ganz Österreich. Tote Zecken kann man uns unkompliziert per Post an AGES, Abteilung für Vector-borne Diseases, Währinger Straße 25a, 1090 Wien schicken. Lebende Zecken können an einer Reihe von Standorten abgegeben werden. Die genauen Adressen, was wir mit den Zecken tun und die Ergebnisse aller Untersuchungen sowie viele weitere nützliche Tipps und Informationen zu diesen niedlichen Spinnentieren finden Sie hier unter Zecken Informationen - AGES.
Quellen:
Tularemia - WOAH - World Organisation for Animal Health
ECDC: Factsheet on tularaemia
BMG: Tularämie, https://www.verbrauchergesundheit.gv.at/dam/jcr:213432b6-a235-47d1-ba42-ff781ecfa552/BMG-74600_0201_2012_17_Merkblatt_Tularaemie__Aug2012.pdf
RKI-Ratgeber - Tularämie
AGES: Tularämie (Hasenpest)
Heger, F., Schindler, S., Pleininger, S., Fueszl, A., Blaschitz, M., Lippert, K., ... & Indra, A. (2023). Three cases of tickborne Francisella tularensis infection, Austria, 2022. Emerging infectious diseases, 29(11), 2349.
Zecken entdecken zu Forschungszwecken – Österreich forscht 2025
Zecken Informationen - AGES
Meldungen
Im Februar wurde der Jahresbericht 2025 der Nationalen Referenzzentrale für Pneumokokken veröffentlicht.
Das nationale Surveillancesystem überwacht invasive Pneumokokken-Erkrankungen (IPE) in Österreich. Im Jahr 2025 wurden 944 Fälle einer IPE registriert, woraus eine Inzidenz von 10,3 pro 100.000 Personen resultiert.
Bei 880 registrierten IPE-Fällen konnte der Serotyp bestimmt werden, dabei wurden 41 verschiedene Serotypen identifiziert: Serotyp 3 mit 20,8 %, Serotyp 19A mit 9,9 % und Serotyp 8 mit 8,3 % wurden am häufigsten nachgewiesen.
Eine Resistenztestung gegenüber Erythromycin, Clindamycin, Tetrazyklin, Ceftriaxon und Penicillin wurde an 880 Isolaten durchgeführt. Dabei waren 11,5 % der Isolate resistent gegenüber Erythromycin, 7,2 % resistent gegen Clindamycin und 8,3 % resistent gegen Tetrazyklin. Gemäß den Vorgaben des European Committee on Antimicrobial Susceptibility Testing ist die Interpretation der Penicillin- bzw. Ceftriaxon-Resistenz je nach vorliegender klinischer Manifestation unterschiedlich. Bei einem minimalen Hemmkonzentration-Breakpoint (MHK-Breakpoint) von ≤0,06 mg/L wären 91,1 % der Isolate uneingeschränkt empfindlich gegenüber Penicillin und mit einer MHK ≤0,5 mg/L 99,4 % uneingeschränkt empfindlich gegenüber Ceftriaxon zu werten.
Im Februar wurde der Jahresbericht 2024 der Nationalen Referenzzentrale für Legionella Infektionen veröffentlicht.
Im Jahr 2024 wurden von der Nationalen Referenzzentrale für Legionella-Infektionen 354 Fälle von Legionärskrankheit registriert, inklusive 14 Todesfälle. Der seit zehn Jahren ansteigende Trend setzte sich somit auch im Jahr 2024 fort. Es zeigte sich wieder eine deutlich ausgeprägte Sommer-Saisonalität. Die bislang höchste Monats-Inzidenz wurde im September verzeichnet, mit 0,71 Fällen pro 100.000 Einwohner:innen.
Wie bereits auch in den Jahren zuvor, trat die Mehrheit aller 354 Infektionen bei Männern höherer Altersgruppen auf. Die Infektion fand dabei hauptsächlich im privaten Umfeld statt. Nur ein geringer Anteil (72 Fälle) konnte auf Reisen und Aufenthalte in Beherbergungsbetrieben zurückgeführt werden. Infektionen in Gesundheitseinrichtungen stellen mit sechs Fällen weiterhin eine Ausnahme da.
Im Jahr 2024 wurden 25 Fälle von Legionärskrankheit bei ausländischen Tourist:innen, die sich zuvor in Österreich aufgehalten hatten, vom Europäischen Netzwerk „European Legionnaires’ Disease Surveillance Network“, den Zentren für Krankheitskontrolle und Prävention der Vereinigten Staaten von Amerika, dem Schweizerischen Bundesamt für Gesundheit und der Britische Behörde für Gesundheitssicherheit an die Nationale Referenzzentrale gemeldet.
Am 24. Februar wurde der Mosquito Alert Jahresbericht 2025 veröffentlicht.
Mosquito Alert erfasst Informationen zur Verbreitung gebietsfremder Stechmückenarten und gleichzeitig wird das Bewusstsein über Gesundheitsgefahren durch Stechmücken geschärft. Über eine App können Bürgerinnen und Bürger Fotos von Stechmücken einreichen, die anschließend von Expertinnen und Experten bestimmt werden.
Im Jahr 2025 stiegen die Meldungen weiter an. Die App wird besonders häufig in Regionen genutzt, in denen Tigermückenpopulationen bereits etabliert sind: in Wien und in der Steiermark. Auch in Niederösterreich und Oberösterreich gibt es zunehmend Meldungen, obwohl dort bisher weniger Funde bekannt sind. Insgesamt zeigen die Daten im Vergleich zum vorherigen Jahr 2024 eine deutliche Ausbreitung der Tigermücke in Wien, Graz und Linz.
Dänemark hat die Übertragung von HIV und Syphilis von der Mutter auf das Kind, also vor, während und nach der Geburt, eliminiert und wurde hierfür von der Weltgesundheitsorganisation (WHO) zertifiziert. Damit ist Dänemark das erste EU‑Land, das dieses Gesundheitsziel erreicht und zwischen 2021 und 2024 alle Kriterien erfüllt hat. Dazu gehören sehr niedrige Übertragungsraten (<50 pro 100.000 Geburten), eine hohe Abdeckung mit pränatalen Tests und adäquater Therapie für Schwangere. Entscheidend für den Erfolg waren ein starkes, gut ausgebautes und frei zugängliches Gesundheitssystem in Dänemark – insbesondere in der Primärversorgung – sowie flächendeckende Vorsorgeprogramme mit Screenings, robuste Laborkapazitäten und ein mustergültiges Datenbanksystem.
Dänemark befindet sich nun auf dem Weg zur „Triple Elimination“ – der zusätzlichen Eliminierung der Mutter‑Kind‑Übertragung von Hepatitis B, die bisher in 22 Ländern bzw. Territorien weltweit erreicht wurde.
Im Jänner 2026 wurde in Deutschland Tollwut bei einem aus Russland importierten Hund diagnostiziert, nachdem er verendet war. Der betroffene Welpe aus Russland war laut Impfpass gegen Tollwut geimpft. Obwohl Dokumente eine korrekte Kennzeichnung (Chip), eine Tollwutimpfung sowie den erforderlichen Antikörper-Titer auswiesen, ergaben Untersuchungen nach dem Tod des Tieres Unstimmigkeiten. Demnach war der Welpe jünger als ursprünglich angegeben. Derzeit wird daher davon ausgegangen, dass eine wirksame Impfung nicht erfolgt ist oder der Impfeintrag gefälscht wurde.
Im selben Fahrzeug wie der infizierte Hund wurden noch weitere Hunde transportiert. Ein Hund ging an neue Besitzer:innen in Österreich, die weiteren Hunde wurden in Belgien, Frankreich und Schweiz an neue Eigentümer übergeben. Die betroffenen Mitgliedstaaten wurden über das europäische Meldesystem informiert.
Einer dieser Kontakthunde befindet sich derzeit in Vorarlberg. Nach Bekanntwerden des Falls wurde das Tier klinisch untersucht und unter Hausquarantäne gestellt. Die beiden Tierhalter:innen erhielten eine aktive Immunisierung. Der Hund zeigte während der Beobachtungszeit keine Symptome. Eine Untersuchung im Nationalen Referenzlabor der AGES Mödling ergab einen ausreichenden Antikörpertiter (0,66 IU/ml). Nach Ende der Quarantäne wurde eine Auffrischungsimpfung durchgeführt. Der Hund bleibt klinisch unauffällig.
Eine Infektion mit dem Tollwutvirus endet sowohl bei Menschen als auch Tieren immer tödlich. Deshalb ist bei Verdacht auf Tollwutexposition eine medizinische Versorgung dringend notwendig. Der Fall verdeutlicht das Risiko der Einschleppung von Tollwut durch illegalen Tierhandel aus Regionen, in denen die Erkrankung weiterhin vorkommt. Verdachts- Erkrankungs- und Todesfälle sowie Bissverletzungen durch wutkranke oder -verdächtige Tiere unterliegen der Meldepflicht und sind der Bezirksverwaltungsbehörde binnen 24 Stunden zu melden. Mehr Informationen zum Tierkauf aus dem Ausland und was dabei zu beachten ist finden Sie auf der Seite des Bundesministerium für Arbeit, Soziales, Gesundheit, Pflege und Konsumentenschutz.
Terrestrische Tollwut, d. h. „erdgebundene Tollwut“, übertragen durch am Boden lebende Säugetiere, z. B. Fuchs, Hund etc., ist seit 2008 in Österreich ausgerottet. Die WHO hat Österreich als tollwutfrei zertifiziert. Dies trifft auch auf alle angrenzenden Nachbarländer zu. Von der terrestrischen Tollwut zu unterscheiden ist die Fledermaus-Tollwut, welche in Österreich im September 2023 erstmals bei einer toten Fledermaus bestätigt wurde. Nicht völlig auszuschließen ist daher, wenngleich niemals in Österreich beobachtet, eine Übertragung durch Fledermäuse.
Vorsicht beim Tierkauf aus dem Ausland: Aktueller Tollwutfall in Deutschland zeigt Risiken auf
Aktuelles zur Tollwut in Deutschland | Friedrich-Loeffler-Institut
Auslandstierschutz mit Risiko: Tollwutfall alarmiert / Bundestierärztekammer e.V.
26.02.26 - Deutschland: Tödlicher Tollwutfall bei Tierimport
AGES - Tollwut
Chile wurde im März 2026 von der WHO und der Panamerikanische Gesundheitsorganisation (PAHO) offiziell als frei von Lepra verifiziert. Damit ist Chile in der Region Amerika das erste und weltweit nach Jordanien (2024) das zweite Land, dem diese Eliminierung, also eine Beendigung der Übertragung von Lepra innerhalb des Staatsgebiets, bestätigt wurde.
Lepra trat in Chile historisch vor allem auf der Osterinsel auf, während auf dem Festland nur wenige Fälle registriert wurden. Der letzte lokal übertragene Fall wurde 1993 gemeldet. Zwischen 2012 und 2023 meldete Chile 47 Fälle, alle waren importiert. Trotzdem blieb Lepra weiterhin meldepflichtig und wurde mittels integrierter Surveillance überwacht. Lepra betrifft häufig Bevölkerungsgruppen, die unter vulnerablen Bedingungen leben. Laut WHO haben insbesondere frühzeitige Diagnose, universeller Zugang zur Behandlung sowie eine kontinuierliche epidemiologische Überwachung zur Eliminierung beigetragen. Dies unterstreicht die Notwendigkeit auch seltene Infektionskrankheiten im Blick zu behalten und die Bedeutung konzentrierter Anstrengung im Kampf gegen Infektionskrankheiten.
Mehr zu Lepra und der damit verbundenen Stigmatisierung haben wir im “Thema des Monats” der AGES-Radar Ausgabe vom 22.01.2026 aufbereitet.
Chile becomes the first country in the Americas to be verified by WHO for the elimination of leprosy
Über das Radar
Das AGES-Radar für Infektionskrankheiten erscheint monatlich. Ziel ist es, den österreichischen Gesundheitsdiensten und der interessierten Öffentlichkeit einen raschen Überblick zu aktuellen Infektionskrankheiten in Österreich und der Welt zu geben. Die Krankheiten werden kurz beschrieben, die aktuelle Situation wird geschildert und, wo es sinnvoll und möglich ist, wird das Risiko eingeschätzt. Links führen zu tiefergehenden Informationen. Im "Thema des Monats" wird jeweils ein Aspekt zu Infektionskrankheiten genauer betrachtet.
Wie wird das AGES-Radar für Infektionskrankheiten erstellt?
Wer: Das Radar ist eine Kooperation der AGES-Bereiche „Öffentliche Gesundheit“, Wissensmanagement und Risikokommunikation.
Was: Ausbrüche und Situationsbewertungen von Infektionskrankheiten:
- National: Basierend auf Daten aus dem Epidemiologischen Meldesystem (EMS), der Ausbruchsabklärung und regelmäßigen Berichten der AGES und der Referenzlabore
- International: Basierend auf strukturierter Recherche
- Thema des Monats (Jahresplanung)
- Meldungen zu wissenschaftlichen Publikationen und Events
Weitere Quellen:
Akute infektiöse respiratorische Erkrankungen treten in der kalten Jahreszeit vermehrt auf, darunter COVID-19, Influenza und RSV. Diese Erkrankungen werden über verschiedene Systeme beobachtet, wie dem Diagnostischen Influenza Netzwerk Österreich (DINÖ), dem ILI-(Influenza-like-Illness)-Sentinel-System und dem Österreichischen RSV-Netzwerk (ÖRSN). Die Situation in den Krankenhäusern wird über das SARI-(Schwere Akute Respiratorische Erkrankungen)-Dashboard erfasst.
Für die internationalen Berichte werden Gesundheitsorganisationen (WHO, ECDC, CDC, …) Fachmedien, internationale Presse, Newsletter und Social Media routenmäßig beobachtet.
Für Infektionserkrankungen in Österreich erfolgt die Einschätzung der Situation durch die Expert:innen der AGES, ebenso für internationale Ausbrüche, für die keine Einschätzung von WHO oder ECDC vorliegen.
Disclaimer: Die Themen werden nach redaktionellen Kriterien ausgewählt, es besteht kein Anspruch auf Vollständigkeit.
Anregungen und Fragen an: wima@ages.at
Da die Antwort auf Anfragen ebenfalls zwischen allen Beteiligten (Wissensmanagement, MED, Risikokommunikation) abgestimmt wird, bitten wir um etwas Geduld. Eine Antwort erfolgt innerhalb einer Woche.
Das nächste AGES-Radar erscheint am 13.04.2026.
Daten anzeigepflichtiger Erkrankungen
Fallzahlen anzeigepflichtiger Erkrankungen nach Epidemiegesetza, dargestellt sind die Zahlen für den Vormonat und, jeweils für die Zeitspanne vom Jahresbeginn bis zum Ende des Vormonats, die Zahlen für das aktuelle Jahr, für das Vorjahr, sowie der Median der letzten 5 Jahre zum Vergleich (Epidemiologisches Meldesystem, Stand: 11.03.2026).
| Krankheitserreger | 2026 | 2025 | 2021-2025 (Median) | |
|---|---|---|---|---|
| Feb | Jan-Feb | Jan-Feb | Jan-Feb | |
| Amöbenruhr (Amöbiasis) | 0 | 0 | 0 | 1 |
| Botulismus b | 0 | 0 | 0 | 0 |
| Brucellose | 0 | 0 | 2 | 2 |
| Campylobakteriose b | 289 | 852 | 805 | 867 |
| Chikungunya-Fieber | 10 | 24 | 0 | 0 |
| Cholera | 0 | 0 | 0 | 0 |
| Clostridioides difficile Infektion, schwerer Verlauf | 40 | 98 | 186 | 115 |
| Dengue-Fieber | 5 | 11 | 0 | 3 |
| Diphtherie | 0 | 0 | 0 | 0 |
| Ebola-Fieber | 0 | 0 | 0 | 0 |
| Echinokokkose durch Fuchsbandwurm | 0 | 2 | 4 | 2 |
| Echinokokkose durch Hundebandwurm | 2 | 4 | 4 | 6 |
| Fleckfieber (Rickettsiose durch R. prowazekii) | 0 | 0 | 0 | 0 |
| Frühsommer-Meningoenzephalitis (FSME) | 0 | 0 | 1 | 0 |
| Gelbfieber | 0 | 0 | 0 | 0 |
| Haemophilus influenzae, invasiv a | 7 | 21 | 35 | 27 |
| Hantavirus-Erkrankung | 1 | 1 | 6 | 6 |
| Hepatitis A | 11 | 17 | 16 | 9 |
| Hepatitis B | 97 | 178 | 171 | 162 |
| Hepatitis C | 91 | 156 | 183 | 169 |
| Hepatitis D | 1 | 1 | 0 | 2 |
| Hepatitis E | 0 | 10 | 12 | 8 |
| Keuchhusten (Pertussis) | 220 | 348 | 681 | 44 |
| Kinderlähmung (Poliomyelitis) | 0 | 0 | 0 | 0 |
| Lassa-Fieber | 0 | 0 | 0 | 0 |
| Legionärskrankheit (Legionellose) d | 14 | 32 | 68 | 35 |
| Lepra | 0 | 0 | 0 | 0 |
| Leptospirose | 0 | 0 | 1 | 1 |
| Listeriose b | 6 | 9 | 5 | 5 |
| Malaria | 7 | 12 | 11 | 9 |
| Marburg-Fieber | 0 | 0 | 0 | 0 |
| Masern | 1 | 3 | 56 | 32 |
| Meningokokken, invasiv c | 2 | 2 | 9 | 2 |
| Middle East Respiratory Syndrome (MERS) | 0 | 0 | 0 | 0 |
| Milzbrand (Anthrax) | 0 | 0 | 0 | 0 |
| Mpox f | 3 | 3 | 5 | 2 |
| Norovirus-Gastroenteritis b | 412 | 781 | 1.282 | 516 |
| Paratyphus | 0 | 0 | 0 | 0 |
| Pest | 0 | 0 | 0 | 0 |
| Pneumokokken, invasiv c | 72 | 186 | 267 | 190 |
| Pocken | 0 | 0 | 0 | 0 |
| Psittakose | 0 | 0 | 0 | 0 |
| Puerperalfiebere | 0 | 0 | 0 | 0 |
| Rotavirus-Gastroenteritis b | 114 | 230 | 200 | 130 |
| Rotz (Malleus) | 0 | 0 | 0 | 0 |
| Röteln | 0 | 0 | 0 | 0 |
| Rückfallfieber | 0 | 0 | 0 | 0 |
| STEC | 47 | 112 | 108 | 44 |
| Salmonellose b | 60 | 134 | 105 | 115 |
| Scharlach | 22 | 36 | 62 | 18 |
| Schweres Akutes Respiratorisches Syndrom (SARS) | 0 | 0 | 0 | 0 |
| Shigellose b | 23 | 56 | 48 | 17 |
| Sonstige virusbedingte Meningoenzephalitis | 4 | 19 | 26 | 16 |
| Tollwut (Rabies) | 0 | 0 | 0 | 0 |
| Trachom (Körnerkrankheit) | 0 | 0 | 0 | 0 |
| Trichinellose | 0 | 0 | 1 | 1 |
| Tuberkulose | 16 | 39 | 63 | 63 |
| Tularämie | 2 | 6 | 4 | 4 |
| Typhus | 0 | 0 | 0 | 0 |
| Vogelgrippe (Aviäre Influenza) | 0 | 0 | 0 | 0 |
| West-Nil-Virus-Erkrankung | 0 | 0 | 0 | 0 |
| Yersiniose b | 10 | 28 | 16 | 22 |
| Zika-Virus-Erkrankung | 0 | 0 | 0 | 0 |
a Die Bewertung der Krankheiten erfolgt gemäß Falldefinition. Es werden Krankheiten dargestellt, für die eine Falldefinition existiert, ausgenommen der transmissiblen spongiformen Enzephalopathien. Gezählt werden in der Regel bestätigte und wahrscheinliche Fälle. Durch Nachmeldungen bzw. nachträgliche Eintragungen können sich noch Änderungen ergeben.
b Bakterielle und virale Lebensmittelvergiftungen, gemäß Epidemiegesetz.
c Invasive bakterielle Erkrankung, gemäß Epidemiegesetz.
d Inkludiert ausschließlich Fälle mit Lungenentzündung.
e Aufgrund fehlender Falldefinition vor 2025 werden nur Fälle ab 2025 dargestellt; der Median wird ebenfalls erst ab 2025 berechnet.
f Mpox ist seit 2022 anzeigepflichtig; der Median wird nur für die Jahre berechnet, in denen eine Anzeigepflicht besteht.
Downloads
Aktualisiert: 12.03.2026